5. L’INFECTION PAR LE VIH
5.1. RAPPELS
Le
S.I.D.A. pédiatrique, décrit pour la première fois en 1983,
concerne les enfants de moins de 13 ans infectés par le
Virus de l'Immunodéficience Humaine, V.I.H..
En décembre 1999, l'O.M.S. estimait que 1,3 millions
d'enfants étaient infectés à travers le
monde.
La
maladie de l'enfant, dans sa présentation clinique et ses
caractéristiques biologiques, est souvent très proche de
celle de l'adulte. La réplication continue du V.I.H.
aboutit, dans un délai variable, au même type de déficit
immunitaire, avec des conséquences infectieuses, viscérales
et néoplasiques.
Le S.I.D.A.
pédiatrique présente néanmoins des
particularités :
- A l'inverse de l'adulte,
l'enfant infecté par la mère a un système immunitaire
immature.
- Une forme précoce est développée par 10 à 15 % des
enfants quelques mois après la naissance. Elle est
caractérisée par un déficit immunitaire sévère et des
conséquences infectieuses, souvent associés à une
encéphalopathie.
- La forme lentement évolutive concerne les enfants ne
développant pas de déficit immunitaire sévère
rapide.
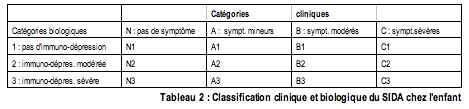
Une classification clinique et
biologique du S.I.D.A. pédiatrique a été mise au point en
1996 : elle tient compte à la fois des symptômes
cliniques et du bilan immunitaire de l'enfant.
Cinq
ans après, cette classification montre déjà ses limites. En
effet, une fois que le développement d'un symptôme a classé
un enfant dans une catégorie, aucun retour à la catégorie
précédente n'est autorisé même lorsque les signes cliniques
ont disparu. Ceci est peu compatible avec le progrès actuel
des thérapeutiques.
5.2.
MANIFESTATIONS BUCCO-DENTAIRES
5.2.1. Classification
(1999).
Groupe
1 : lésions fréquemment associées
- Candidoses :
pseudomembraneuse, érythémateuse ou chéïlite angulaire
- Infection à Herpes Simplex Virus
- Erythème gingival linéaire (ancienne gingivite à V.I.H.)
- Pathologies des glandes salivaires : hypertrophie uni- ou
bilatérale des glandes salivaires majeures
- Ulcérations aphteuses récidivantes : aphte mineur, majeur
ou herpétiforme.
Groupe 2 : lésions moins
fréquemment associées
- Infections bactériennes des
tissus buccaux
- Pathologies parodontales : gingivite ulcéro - nécrotique,
parodontite ulcéro - nécrotique, stomatite nécrotique
- Dermatite séborrhéique
- Infections virales : Cytomégalovirus, Papillomavirus
humain, Molluscum contagiosum,
Virus
varicelle-zona
- Xérostomie
Groupe 3 : lésions fréquentes
dans l'infection à V.I.H. mais rares chez les enfants
- Néoplasmes : sarcome de
Kaposi, lymphome non hodgkinien
- Leucoplasie villeuse
- Ulcérations liées à la tuberculose
5.2.2. Les manifestations dentaires
5.2.2.1.
Les caries dentaires
Elles sont :
- Plus fréquentes en denture
temporaire qu'en denture permanente.
- Localisées de façon préférentielle sur les dents
temporaires, mais en denture mixte.
- Touchent toutes les dents de l'arcade, sans localisation
prédominante.
- Plus fréquentes chez les enfants infectés par le VIH.
Les facteurs favorisants sont
les suivants :
- Les habitudes alimentaires
sont moins contrôlées par les parents.
- L'hypernutrition
- Certaines médications sucrées ont un rôle dévastateur sur
les dents.
- Les pathologies salivaires peuvent être une explication à
l'augmentation bactérienne dans la salive : elles
entraîneraient une diminution directe de la fonction
salivaire et une stimulation des facteurs cariogènes .
- L'infection à V.I.H. en tant que telle ne semble pas
intervenir dans la pathogénie carieuse de ces enfants.
5.2.2.2. Les anomalies dentaires
Les auteurs s'en tiennent à
décrire des dysplasies de l'émail sans établir le moindre
lien avec l'infection à V.I.H.. Ils préfèrent envisager une
étiologie multifactorielle comme une étiologie génétique ou
des dysfonctions immunes.
Dans la littérature, on ne retrouve pas de consensus à
propos des anomalies d'éruption et de l'infection au
V.I.H., et peu d'études s'attachent à cette anomalie en
particulier. Seuls des retards d'éruption dentaire sont
décrits.
5.3.
APPROCHE ODONTOLOGIQUE
5.3.1.
L’anamnèse
Il est
important de travailler en collaboration avec
l’équipe soignante pour connaître les stades clinique
et biologique de l’infection, les infections
opportunistes précédentes.
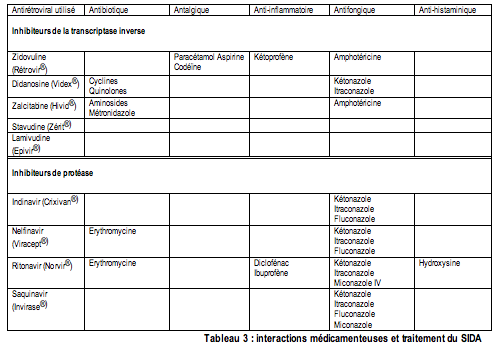
5.3.2. Les médications à
éviter au cabinet dentaire
5.3.3 Approche odontologique
5.3.3.1
La prévention et l'hygiène bucco-dentaire
La prévention et le traitement
des pathologies buccales associées au SIDA doivent être
absolument pris en charge par le chirurgien-dentiste afin
de maintenir la qualité de vie et de prévenir des
complications sévères.
Le but
essentiel est d'obtenir une bouche saine, sans plaque
bactérienne visible. Dans un premier temps, on explique aux
parents quel est l'intérêt pour leur enfant d'avoir une
bouche en parfaite santé et quelles sont les méthodes
d'hygiène efficaces. Les résultats sont d'autant meilleurs
que ces techniques préventives sont mises en place dès que
l'on a identifié la séropositivité de l'enfant. Cette
démarche doit être entreprise par l'équipe soignante et
réévaluée régulièrement. Les parents sont associés à ces
séances de motivation.
5.3.3.2
Les soins bucco-dentaires chez les enfants infectés par le
VIH
La fréquence des contrôles et
des soins.
Les
visites de contrôle doivent être nombreuses et régulières,
au moins tous les 6 mois. L’idéal serait des visites
tous les 2 à 3 mois pour un contrôle régulier ou pour
soulager les douleurs quelque soit le stade du S.I.D.A..
Les
séances de soins restent conventionnelles. Cependant 2
situations sont à considérer. Si le patient est en phase
aiguë de sa maladie, seule l’urgence sera traitée. Si
l’enfant est en phase de rémission, tous les
traitements classiques peuvent être envisagés et ne posent
aucun problème matériel.
Les
rendez-vous sont pris le matin car l’enfant est plus
calme. Une antibioprophylaxie est prescrite dans certains
cas pour prévenir une infection focale (chirurgie,
traitement parodontal appuyé, pulpectomie).
Notre
rôle est de soigner les caries par les moyens pédodontiques
classiques. La prophylaxie de la carie est primordiale
compte tenu du contexte médical de l’enfant. Les
apports de fluor par voie systémique ou topique sont
conseillés. Des actes préventifs, type scellements de
sillons, sont réalisés sur les dents permanentes.
5.3.4. Conduite à tenir en
cas de piqûre ou de coupure
